La diabetes mellitus es un grupo de enfermedades en las que el nivel de glucosa en la sangre en humanos aumenta en comparación con las personas sanas. Los principales síntomas son la sed, la orina frecuente, la fatiga y las infecciones por hongos que no se pueden curar. Puede haber pérdida de peso inexplicable, caída de la visión, debilitamiento de la memoria y otros problemas.
La diabetes mellitus se refiere a patologías endocrinas. La enfermedad se caracteriza por un desequilibrio de la homeostasis (constancia del entorno interno), debido al fracaso de la función intraregional del páncreas y la regulación metabólica deteriorada.
El principal signo clínico de diabetes es un aumento de azúcar en la sangre (hiperglucemia). Un nivel saludable de azúcar en la sangre con el estómago vacío en un adulto no debe ir más allá de los límites de 5. 5 mmol/L. En las personas mayores, se permite un ligero aumento en los indicadores (no más de 1 mmol/L).
Patogénesis (origen) de la enfermedad
El papel principal en el desarrollo de la enfermedad es desempeñado por la insulina. Esta es una hormona endocrina (intra -sector) producida por el páncreas. En el cuerpo, realiza varias funciones vitales:
- Entrega de glucosa (fuente de energía principal) en tejido y células.
- Regulación del número de cetonas (cuerpos de acetona - productos de metabolismo tóxico).
- Estimulación de la síntesis de glucógeno de alto peso molecular (reserva de glucosa).
- Fortalecer la producción de proteínas e inhibición de su descomposición.
Con la desestabilización de la producción y el consumo de insulina, se pierde el control sobre los procesos metabólicos enumerados y se desarrolla la diabetes. La diabetes mellitus es incurable. La terapia de erradicación, capaz de destruir el proceso destructivo en el cuerpo o comenzar en la dirección opuesta, no existe. La diabetes puede estar enferma independientemente de la edad y el género. Los cambios patológicos en el metabolismo y la producción de hormonas surgen bajo la influencia de varios factores que determinan la tipificación de la enfermedad.
Tipos y causas de la enfermedad
La clasificación de los principales tipos de enfermedad en la primera y segunda se basa en la etiología (causas de ocurrencia) y las tácticas terapéuticas utilizadas.
El primer tipo
La diabetes dependiente de la insulina de la diabetes tipo 1 (ICD 1), de lo contrario juvenil, se forma en la infancia y la edad juvenil, y puede ser congénita. Se caracteriza por la pérdida de la eficiencia del páncreas. El cuerpo no puede realizar una función endocrina para la producción de insulina. En ausencia de un conductor hormonal, la glucosa se concentra en la sangre.
Las células del cerebro, el sistema nervioso, la epidermis, el aparato muscular y todos los demás órganos y sistemas no reciben una nutrición completa. Al mismo tiempo, las células de la glándula en sí experimentan hambre de azúcar, lo que lleva a su marchitamiento. La acumulación no controlada de cetonas es un peligro de intoxicación global del cuerpo. En los niños, esta condición se transforma fácilmente en una cetoacidótica con una posible muerte.
Razones
Dos razones principales para el desarrollo de ISD 1. Autoinmune. Es una consecuencia de la falla del sistema inmune, lo que ignora las funciones de protección y produce anticuerpos que destruyen las células pancreáticas. El desencadenante (ímpetu) a la activación de procesos patológicos es:
- Enfermedades de la génesis viral: VIH y SIDA, cerdo (paperas), variedades de virus herpéticos (citomegalovirus, Kosaki, Epstein-Barra).
- Múltiples alergias.
- Una dieta poco saludable (el predominio de los carbohidratos rápidos) en el contexto de la baja actividad física, la obesidad.
Las reacciones autoinmunes pueden surgir como resultado del tratamiento incorrecto con ciertos tipos de medicamentos. La segunda razón es una predisposición genética (presencia hereditaria en el cuerpo de genes dañados). La enfermedad se desarrolla debido al dominio de los genes afectados, una mutación recesiva (herencia a través de ambos padres).
Un conjunto de genes modificado no es una garantía del 100% del desarrollo de la enfermedad. Al nacer, el niño recibe una predisposición hereditaria y no diabetes. En este caso, no se excluye una transmisión indirecta de información genética. Si los padres están sanos, se puede heredar una tendencia a la diabetes de los abuelos y las abuelas.
El segundo tipo
La diabetes tipo 2 dependiente de la insulina (INZSD 2) se desarrolla en personas de la categoría de edad 40+. A diferencia del tipo juvenil, el páncreas conserva las capacidades intraregionales y produce de manera estable la insulina. La glucosa se acumula en la sangre debido al hecho de que la resistencia a la insulina progresa, una violación de la respuesta a la hormona (susceptibilidad celular a la hormona y la capacidad de gastarla completamente). Debido al no aseguramiento crónico de la insulina en la etapa severa de la enfermedad, su síntesis cesa.
Razones
La razón principal de la aparición de resistencia a la insulina es la obesidad. Otros factores que provocan el desarrollo de la diabetes tipo 2 incluyen:
- Patologías crónicas del páncreas, órganos del sistema hepatobiliar, enfermedades cardiovasculares.
- Una pasión poco saludable por las bebidas alcohólicas.
- Violación del comportamiento alimentario (adicciones gastronómicas a los dulces, apetito no controlado).
- Falla funcional de la corteza suprarrenal debido a la terapia a largo plazo con medicamentos que contienen hormonas.
- Angustia (estrés psicoemocional crónico).
Además, hay una herencia disfuncional. Este factor se desencadena junto con estas razones en el 80% de los casos. El riesgo de desarrollar la enfermedad aumenta en las mujeres en el período prelimacterico y durante la menopausia. Esto se debe a un cambio en el estado hormonal y un conjunto de exceso de peso.
Además
Otros tipos de diabetes incluyen:
- GSD (diabetes gestacional de mujeres embarazadas). Se desarrolla en la segunda mitad del período perinatal. Las razones son: mayor carga en el páncreas, una disminución en la producción de insulina debido a la alta actividad de las hormonas esteroides sexuales (progesterona).
- Lada-diabetes (diabetes autoinmune latente de adultos). Se desarrolla de acuerdo con un tipo dependiente de la insulina, pero tiene síntomas del segundo tipo.
- Modi-diabetes (grupo de enfermedades genéticas).
¡Importante! ¡La diabetes mellitus no se aplica a las enfermedades contagiosas!
Debido al origen no infeccioso, es imposible infectarse con la diabetes a través de la sangre, una gota en el aire u otras formas.
Etapas y síntomas
Todos los tipos de enfermedades tienen una etapa progresiva de tres etapas del curso con la adición de numerosas complicaciones. La intensidad de los síntomas depende de la etapa de la enfermedad:
- Inicial (inicial) o compensado. Debido al completo funcionamiento del mecanismo compensatorio, bajo la influencia de los medicamentos y la terapia de la dieta, se mantiene el control estable sobre la cantidad de glucosa en la sangre. Sujeto a recomendaciones médicas, las complicaciones potenciales pueden no declararse a sí mismos.
- La etapa promedio de la subcompensación. En esta etapa, los síntomas de la diabetes crecen, se manifiestan enfermedades concomitantes (complicaciones). Se vuelve difícil restringir los indicadores de glucemia en el nivel permitido, ya que el cuerpo funciona en el borde de las capacidades.
- Descompensado o etapa final. Se caracteriza por un alto nivel de azúcar y la falta de la capacidad de estabilizarlo. El cuerpo pierde la capacidad de combatir la patología y resistir el desarrollo de complicaciones. Esta condición pasa fácilmente al diabético que, seguido de la muerte.
Los síntomas principales
La diabetes mellitus resistente a la insulina distingue una corriente latente. Los síntomas pronunciados pueden no aparecer durante varios años, ya que no tienen características características. Los diabéticos potenciales a menudo no prestan suficiente atención a un cambio en el pozo al comienzo de la enfermedad. El mayor nivel de glucosa en la sangre se detecta por accidente en un examen médico planificado o se basa en los resultados de un análisis bioquímico prescrito cuando el paciente está circulando.
La enfermedad de tipo 1 se desarrolla en un modo forzado, los síntomas se expresan intensamente (especialmente en los niños). La búsqueda médica prematura plantea una seria amenaza para la salud y la vida humana. La manifestación de los síntomas de tipo 1 y 2 es similar. Los signos principales que indican la alta concentración de azúcar en la sangre son:
- Reducción de capacidades físicas y mentales.
- CSU (síndrome de fatiga crónica) y Disania (trastorno del sueño).
- Polidipsia (sed permanente).
- Polakiuria (vaciado intensivo de la vejiga).
- Síndrome cefálgico (dolor de cabeza) asociado con presión arterial crónicamente alta (presión arterial).
- Hiperhidrosis (intensificación de sudoración).
- Polifagia (un aumento en el apetito no regulado por el cerebro).
- SAR y resfriados sistemáticos que ocurren como resultado del debilitamiento de la inmunidad.
- Regeneración a largo plazo de la epidermis (piel) después del daño.
La diabetes mellitus progresiva caracteriza:
- El olor a amoníaco de la cavidad oral (con el desarrollo de una enfermedad juvenil).
- Cambiar la estructura de las placas de uñas (estratificación) y el cabello (sequedad, frágil).
- Hiperqueratosis (queratinización de una capa de piel en los pies), con desquamación deteriorada (exfoliación).
- Dermatomicosis (enfermedad fúngica de las uñas y la piel).
- Teleangiectasia (estrellas vasculares) que progresa en una red vascular pronunciada debajo de la piel.
- Astenia (inferioridad neuropsicológica).
- Ataxia (violación de la coordinación).
- Trastorno de la memoria, visión, atención.
- Irritabilidad desmotivada, reemplazada por apatía.
- Taquicardia (violación de la función del corazón rítmico).
- Artralgia (no dolor inflamatorio en las articulaciones).
- Passezhestia (entumecimiento de las piernas), convulsiones, una sensación de ardor en las extremidades.
- Extinción de libido (atracción sexual).
Los síntomas de género se encuentran en la mujer-candidiasis (hongo vaginal), nomts (violación del ciclo ovalado-codescript), en la erección débil (hasta la disfunción eréctil, de lo contrario impotencia), alopecia (calzada). Se unen fallas reproductivas posteriores, con una incapacidad característica para la concepción de un niño.
Además
Las manifestaciones específicas incluyen los siguientes síndromes de diabetes:
- El síndrome de Moriac es una desviación del desarrollo en niños con diabetes juvenil.
- Síndrome de Somoji: "saltos" de azúcar debido a una terapia de insulina incorrecta.
- Resistencia metabólica a la insulina.
- Síndrome del amanecer de la mañana: hiperglucemia con el estómago vacío.
Con complicaciones pronunciadas de la enfermedad, el síndrome de Raynaud se une, una violación de la circulación sanguínea en las extremidades con passestia dolorosa.
Complicaciones comunes de la diabetes
La esperanza de vida en la diabetes depende en gran medida de la prevención de complicaciones. La razón de la discapacidad y la muerte del paciente, con mayor frecuencia, son las primeras consecuencias de la diabetes y el no complemento con las reglas de la terapia. Las complicaciones se clasifican como agudas y crónicas. En el primer caso, se puede desarrollar un deterioro en el pozo de varios días a varias horas.
Los estados agudos son una crisis diabética provocada por hiperglucemia o una disminución rápida del azúcar en la sangre (hipoglucemia). La crisis hipoglucémica se caracteriza por una caída en la glucosa a un nivel crítico de 2. 8 mmol/L, cuando una persona pierde la conciencia. La crisis hiperglucémica es de tres tipos, dependiendo de los síntomas y desencadenantes para el desarrollo:
- Hiperosmolar (la razón principal es el tipo de diabetes tipo 2 no controlada).
- Laktacidótico (se desarrolla debido a la acumulación de ácido láctico en plasma sanguíneo y tejidos periféricos del sistema nervioso).
- DKA, o cetoacidosis diabética (acumulación de cetonas de cuerpos en la sangre debido a la deficiencia de insulina).
Sin atención médica de emergencia, el estado de una crisis, por regla general, no lo hace. De lo contrario, los pacientes desarrollan un coma diabético. Las complicaciones crónicas son de naturaleza prolongada del desarrollo. La más común y severa en la naturaleza del curso son las angiopatías (lesiones diabéticas de los vasos sanguíneos) debido a la composición alterada de la sangre y los trastornos circulatorios.
Lo que es angiopatía depende de la ubicación de su desarrollo:
- Cambios patológicos en los vasos del aparato renal (nefropatía) con el desarrollo posterior de insuficiencia renal.
- Daño al sistema vascular del cerebro (encefalopatía), amenazando la demencia (demencia adquirida).
- Angiopatía de los vasos coronarios, como resultado: ataque cardíaco, enfermedad coronaria (enfermedad coronaria).
- Micro y macroangiopatía de los vasos sanguíneos de las extremidades inferiores, con el desarrollo del pie diabético (en adelante patas gangreno).
- Trastorno del suministro de sangre a la retina del ojo (retinopatía) con la amenaza de pérdida completa de visión.
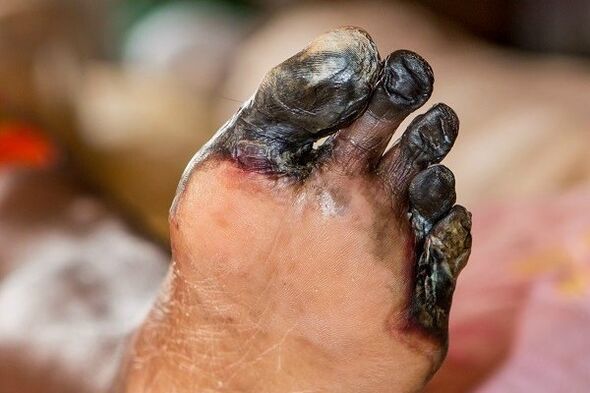
Las angiopatías conducen a la atrofia de las fibras nerviosas (neuropatía diabética).
Diagnóstico de laboratorio
La diabetes se puede diagnosticar solo a través del análisis de sangre de laboratorio para el contenido cuantitativo de la glucosa. Un examen integral incluye varios tipos de pruebas:
- El análisis básico de la sangre capilar (desde el dedo) o la sangre venosa.
- GTT (prueba glucosotolerante) para determinar el grado de absorción de glucosa.
- Análisis para el nivel de hemoglobina HbA1c glicosilada (glicosada) (evaluación retrospectiva de la glucemia en 4 meses).
- Pruebas de sangre para la cantidad de anticuerpos contra glutamatdecarboxilasa (anticuerpos GAD) para determinar el tipo de diabetes.
- Análisis de orina para proteínas y glucosa (en personas sanas no hay datos en la orina).
Además, se prescriben procedimientos de diagnóstico de hardware: ECG, ultrasonido, angiografía (estudio vascular).
Los principios básicos del tratamiento
La diabetes mellitus no tolera la negligencia del tratamiento. Vivir con tal enfermedad significa tratado en modo permanente. La terapia de la patología se basa en el uso de drogas y nutrición en la dieta. Las principales tareas de tratamiento: para llevar los indicadores de glucemia a los valores regulatorios lo más cerca posible, ralentice la progresión de la enfermedad, retrase el desarrollo de complicaciones concomitantes.
Métodos de tratamiento básicos:
- Terapia de insulina (la introducción de la insulina médica de inyección para simular su producción natural en 1 tipo de enfermedad).
- Medicamentos que disminuyen el azúcar en tableta (con tipo dependiente de insulina).
- Terapia de dieta (cumplimiento de las reglas de la dieta "Tabla No. 9").
- Clases de ejercicios de fisioterapia.
¡Importante! El esquema y las dosis de inyecciones de insulina son prescritos por un endocrinólogo individualmente. Las drogas Saharard también se seleccionan en cada caso individual.
Se permite usar la medicina tradicional:
- Productos de madera (corteza, riñones).
- Mezclas inmunoestimulantes de tuercas y frutas secas permitidas (ciruelas, higos, manzanas).
- Hierbas curativas (diente de león, burdo, hierba de San Juan, niños, ortigas, etc. ).
- Miel (limitado) y productos de apicultura.

Antes de usar recetas de medicina no tradicional, es necesario obtener la aprobación del endocrinólogo asistente/
Pronóstico
Dado que la diabetes se refiere a afecciones irreversibles, la cuestión de cuántos años las personas con tal diagnóstico han estado viviendo en todos los diabéticos. Nadie tomará la figura exacta. Hay ciertos datos de estadísticas médicas, según los cuales el ciclo de vida con un tipo de insulinto se reduce en 5-8 años. Con la enfermedad dependiente de la insulina, se acorta en mujeres durante 19-20 años, en la mitad masculina de la población, en 10-12. Sin embargo, el criterio de género no es un indicador primordial del número de años asignado por los diabéticos.
La calidad de vida es de la importante importancia que el paciente puede aumentar de forma independiente. Si no puede deshacerse de la diabetes, es necesario aprender a manejarlo, es decir, mantener bajo un control claro. Esto ayudará a frenar el proceso del desarrollo de complicaciones: la causa principal de la mortalidad temprana de los diabéticos.
Haga una vida con la diabetes lo más completa posible y aumente su duración, solo puede observar todas las recomendaciones médicas. Los endocrinólogos asesoran fuertemente a asistir a clases en la "Escuela de Diabetes", donde todos los métodos para mejorar la calidad de vida, prevenir las consecuencias negativas y las tácticas de tratamiento se estudian en detalle.
Resultados
Es imposible eliminar la diabetes. Con tal diagnóstico, una persona debe recibir un tratamiento adecuado para la vida, adherirse a una dieta y abandonar las adicciones. Las principales causas de la enfermedad son:
- Herencia desmontada.
- Funciones de inmunidad alteradas.
- Un estilo de vida poco saludable.
Para un diagnóstico oportuno, es necesario escuchar cuidadosamente un cambio en el pozo y someterse regularmente a un examen de laboratorio para el contenido de glucosa en la sangre. Cuánto tiempo viven con patología depende del control de alta calidad sobre la diabetes.
























